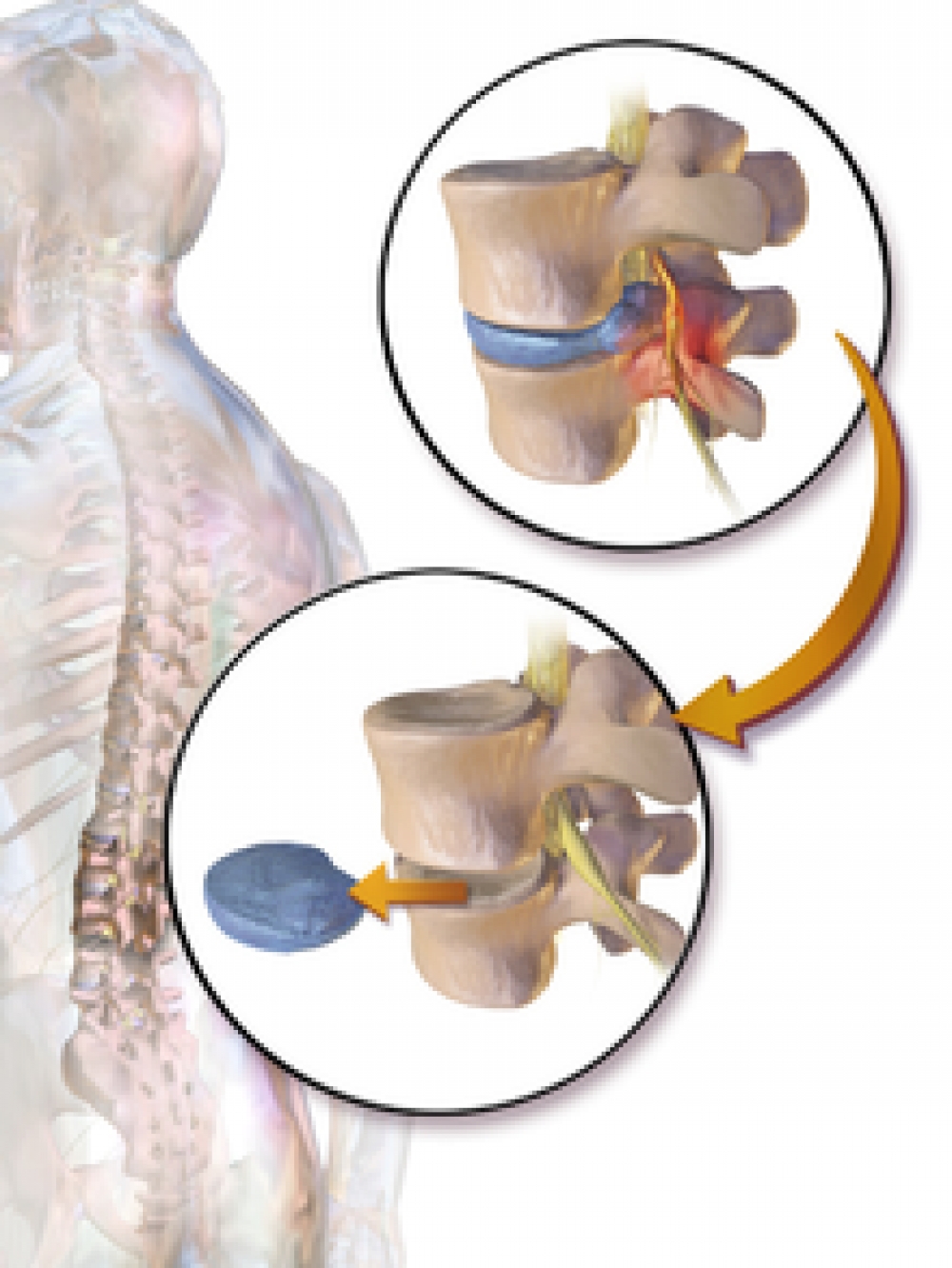
دیسککتومی (تخلیه دیسک) دیسک کمر
نوعی عمل جراحی است که در آن قسمتی از دیسک بین مهره ای بیمار از ستون فقرات خارج میگردد. از دیسککتومی معمولا در درمان هرنی یا فتق دیسک بین مهره ای استفاده میشود. ستون فقرات از روی هم قرار گرفتن مهره ها درست شده است. بین مهره ها ساختمانی به نام دیسک قرار گرفته که قابلیت ارتجاعی داشته و مانند یک ضربه گیر عمل کرده و ضربات شدید وارده به ستون فقرات را مهار میکند. دیسک بین مهره ای از دو قسمت تشکیل شده است. یک قسمت مرکزی به نام نوکلئوس پولپوزوس که مانند ژله است و یک قسمت حلقوی دورادور آن که مانند رباط سفت و محکم است و به آن آنولوس فیبروزوس میگویند.
چرا بیمار نیاز به دیسککتومی پیدا میکند؟
در هرنی دیسک قسمتی از پشت بخش حلقوی ضعیف شده و پاره میگردد و بدنبال آن قسمت مرکزی ژلاتینی دیسک از داخل پارگی به عقب رفته و بر روی نخاع و ریشه های عصبی فشار وارد میکند. برای برطرف کردن مشکل بیمار باید این قسمت ژلاتینی که از جای خود بیرون آنده و به اعصاب فشار وارد میکند از بدن خارج شود. این کار را خارج کردن دیسک یا دیسککتومی میگویند. البته در این جراحی همه دیسک خارج نگردیده و فقط قسمتی که بر روی عصب فشار وارد میکند برداشته میشود.
انواع دیسککتومی
لامینکتومی و دیسککتومی
در این نوع از عمل جراحی ابتدا تیغه لامینای مهره برداشته میشود تا در زیر آن ریشه عصبی نخاع مشخص گردد. عصب به یک طرف کنار زده میشود تا در آن طرف عصب دیسک مشخص گردد. سپس جراح قسمت ژلاتینی بیرون زده دیسک را درآورده و بعد از آن تمام قسمت ژلاتینی داخل حلقه آنولوس را هم خارج میکند. گاهی اوقات تکه هایی از قسمت ژلاتینی دیسک کاملا جابجا شده و در جای دیگری به عصب فشار وارد میکند. پس جراح تمام اطراف عصب را بررسی میکند تا تکه های احتمال دیسک را که بر روی عصب فشار وارد میکنند خارج کند. جراح سپس فورامن که ریشه عصبی از آن عبور میکند را هم گشاد کرده تا فشار به عصب در حین عبور از فورامن وارد نشود. جراح پس از اینکه مطمئن شد که ریشه عصبی کاملا آزاد است و فشاری بر روی آن نیست زخم را میبندد. بعضی جراحان تکه ای از پد اسفنجی خاصی و یا تکه ای از بافت چربی از بدن خود بیمار را بر روی ریشه عصبی میگذارند تا بعدا عصب به بافت های اطراف نچسبد و یا بافت های اضافه ایجاد شده بعد از عمل، به عصب فشار وارد نکنند. این چسبندگی ها و فشار بافت های زیادی میتواند موجب عود مجدد مشکلات بیمار شوند.
میکرودیسککتومی (Microdiscectomy)
شکاف جراحی در این روش کوتاه تر و در حدود پنج سانتیمتر است. این جراحی با کمک میکروسکوپ انجام میشود. تفاوت مهم این جراحی با نوع قبلی در این است که لامینکتومی صورت نمیگیرد یعنی لامینا برداشته نمیشود بلکه لامینای مهره های بالا و پایین از هم دور شده و جراح با استفاده از وسایل خاص از فضای بین آنها به داخل کانال نخاعی رفته و بقیه جراحی را مانند قبل انجام میدهد.
دیسککتومی اندوسکوپیک (Endoscopic discectomy)
در این روش جراحی از طریق شکاف کوچکی در پوست پشت کمر، اندوسکوپ که وسیله ای مانند آرتروسکوپ است به داخل بدن فرستاده میشود. اندوسکوپ با کمک فلوروسکوپ (نوعی رادیولوژی کامپیوتری در اطاق عمل) به داخل دیسک مورد نظر فرستاده شده و محتویات هسته ژلاتینی آن و هر قسمتی که بر روی ریشه عصبی فشار وارد میکند را خارج می سازد.
روند انجام
معمولاً برای دیسککتومی، جراحان از بیهوشی عمومی استفاده میکنند. بیمار داروی بیهوشی را بهعنوان یک گاز و از طریق ماسک تنفسی، یا از تزریق وریدی دریافت خواهد کرد. برای به دست آوردن دسترسی به دیسک، مقداری از رباطها و استخوانهای ستون فقرات حذف میشوند. در بهترین حالت، فقط قطعهای از دیسک که عصب را تحت فشار قرار دادهاست، برداشته میشود که این امر با حفظ بقیۀ دیسک، به تسکین درد نیز میانجامد. اگر نیاز به حذف کل دیسک باشد، جراح فضای خالی را با یک تکه استخوان – از یک جسد یا از لگن خود بیمار – یا یک استخوان مصنوعی پُر خواهدکرد. مهرههای مجاور با سازههای فلزی ذوبشده به یکدیگر متصل میشوند.
مراقبتهای بعد از جراحی
شما در بخش ریکاوری پس از عمل بیدار خواهید شد. فشار خون، ضربان قلب و تنفس شما تحت نظر خواهد بود و به هرگونه درد احساس شده رسیدگی میشود. زمانی که بیدار شدید شمارا به یک اتاق عادی انتقال میدهند که در آن جا باید سطح فعالیت خود را افزایش دهید (نشستن بر روی صندلی و راه رفتن). اکثر افراد میتوانند در همان روز به خانه بازگردند. بیماران دیگر نیز در مدت 1 تا 2 روز از بیمارستان مرخص خواهند شد.
ناراحتی
پس از عمل جراحی، درد ایجاد شده با داروهای مخدر تسکین داده میشود. از آن جایی که داروهای مسکن مخدر اعتیادآور هستند تنها میتوان برای مدت محدودی (2 تا 4 هفته) از آنها استفاده کرد. از آن جایی که استفادهی منظم از این داروهای باعث یبوست میشود، مقادیر زیادی آب بنوشید و غذاهای دارای فیبر بالا مصرف کنید. ملینهایی مثل دولکولاکس، سنوکوت و شیر منیزیم را میتوان بدون نیاز به نسخه خریداری نمود. پس از آن نیز درد به وسیلهی استامینوفن تسکین داده میشود.
محدودیتها
مواردی که باید بعد از جراحی رعایت شوند:
· اگر عمل جراحی فیوژن یا خشک کردن دیسک بین مهرهای انجام دادهاید، از مصرف داروهای ضدالتهاب غیراستروئیدی به مدت 6 ماه پس از انجام عمل جراحی پرهیز کنید (مثل ایبوپروفن، آسپرین و ناپروکسن سدیم). این داروها ممکن است باعث خونریزی شده و در فرایند ترمیم استخوانها تداخل ایجاد کنند.
· به مدت 2 تا 4 هفته پس از انجام عمل جراحی و یا تا زمانی که پزشک شما این اجازه را نداده است، رانندگی نکنید.
· از نشستن طولانیمدت خودداری کنید.
· اجسام سنگینتر از 5 کیلوگرم (مثل گالن آب) را بلند نکنید. بدن خود را از قسمت کمر خم نکرده و نچرخانید.
· کارهای خانگی تا زمانی که اولین معاینهی پس از عمل توسط پزشک انجام نشده است غیرمجاز میباشند. این فعالیتها شامل باغبانی، چمن زنی، جارو زدن، اتو کشیدن و پر یا خالی کردن ماشین لباسشویی یا ماشین ظرفشویی میباشند.
· فعالیتهای جنسی خود را تا زمان اولین ویزیت پس از عمل جراحی به تعویق بیندازید مگر اینکه پزشک شما توصیهای غیر از این داشته باشد.
· سیگار نکشید. سیگار فرایند ترمیم را کند کرده و خطر برخی از عوارض مثل عفونتها را افزایش میدهد. همچنین سیگار کشیدن باعث عدم توانایی استخوان برای جوش خوردن خواهد شد.
حمام کردن و مراقبت از زخمهای جراحی
شما میتوانید 1 تا 4 روز پس از انجام عمل جراحی دوش بگیرید. برای این کار از دستورالعمل دقیق جراح خود پیروی کنید. از حمام کردن، وان آب گرم و استخر رفتن خودداری کنید تا زمانی که پزشک به شما بگوید این کارها برای شما بیخطر است. منگنه یا بخیههایی که در محل زخمهای جراحی باقی ماندهاند باید کشیده شوند. برای فهمیدن زمان کشیدن بخیهها با جراح یا مطب او تماس بگیرید.
نتایج
دیسککتومی به تسکین دردهای فتق، نظیر تحت فشار بودن عصب و درد انتشاری میانجامد، اما ممکن است درمانی دائمی نباشد. برای جلوگیری از آسیب مجدد، کاهش وزن، برنامۀ ورزشی سبک و کاهش فعالیتهای شدید کمری (فعالیتهایی که نیاز به خم و راست شدن بیش از حد دارند) به بیمار توصیه میشوند.
دکتر محی الدین فصیحی هرندی